作者简介:张洪(1997—),女,硕士研究生,研究方向:艾滋病及其机会性感染。
目的 通过分析老年HIV/AIDS患者基本资料及临床随访资料,了解老年HIV/AIDS患者抗病毒治疗后的预后影响因素及CD4恢复情况。方法 收集2005—2015年在柳州市的艾滋病抗病毒治疗点接受抗病毒治疗(antiretroviral therapy, ART)且年龄≥50岁的HIV/AIDS患者3 618例,对患者的资料包括基本信息、CD4+T细胞计数、WHO临床分期、感染途径及随访情况等进行回顾性分析。采用Kaplan-Meier法比较患者生存差异,多因素Cox回归分析影响患者死亡风险的独立影响因素,比较不同性别患者随访期间CD4+T细胞计数的恢复情况。结果 随访期间,截止观察终点5年女性累计生存率为0.82,男性累计生存率为0.66。多因素Cox回归分析显示,影响抗病毒治疗效果的独立影响因素为年龄( OR=1.909,95% CI:1.479~2.464, P<0.001)、BMI( OR=0.744,95% CI:0.574~0.965, P=0.026)、性别( OR=0.692,95% CI:0.503~0.952, P=0.023)、除结核病外的机会性感染数目( OR=1.223,95% CI:1.028~1.454, P=0.023) 和基线CD4+T细胞计数 ( OR=0.563,95% CI:0.429~0.739, P<0.001)。CD4恢复结果显示当基线CD4+T 淋巴细胞计数小于200个/mm3时,女性老年HIV/AIDS患者CD4+T淋巴细胞在ART治疗的各时间段均高于男性( P<0.05)。结论 抗病毒治疗5年后老年女性比老年男性生存率高,年龄、BMI、性别、除结核病外的机会性感染数目和基线CD4+T细胞计数可能是影响老年HIV/AIDS患者生存预后的重要预测指标。在抗病毒治疗后4年随访期间老年女性比老年男性CD4+T 淋巴细胞的恢复效果更好。
Objective To investigate the prognostic influencing factors and recovery of CD4+ T lymphocytes in elderly HIV/AIDS patients after antiviral therapy by analyzing basic data and clinical follow-up data of elderly HIV/AIDS patients.Methods The clinical data of 3 618 elderly AIDS patients aged ≥50 yeas who received antiretroviral therapy (ART) at HIV ART sites in Liuzhou City from 2005-2015 were collected. The data, including basic information, CD4+ T cell count, WHO clinical stage, infection route and follow-up, were retrospectively analyzed. Kaplan-Meier method was used to compare the differences in patient survival, multivariate Cox regression to analyze the independent influencing factors influencing the risk of death, and to compare the recovery of CD4+ T cell counts during follow-up of patients of different genders.Results During the follow-up period, the 5-year cumulative survival rate up to the observation endpoint was 0.82 (female) and 0.66 (male). Multivariate logistic regression analysis showed that the risk factors affecting the effect of antiviral treatment were age ( OR=1.909, 95% CI:1.474-2.464, P<0.001), body mass index (BMI) ( OR=0.744, 95% CI: 0.574-0.965, P=0.026), opportunistic infections (OI) ( OR=1.223, 95% CI:1.028-1.454, P=0.023), gender ( OR=0.692, 95% CI:0.503-0.952, P=0.023) and baseline CD4+ T lymphocytes count ( OR=0.563, 95% CI:0.429-0.739, P<0.001). Recovery of CD4+ T lymphocyte counts showed when baseline CD4+ T lymphocyte counts were less than 200 cells/mm3, older women with HIV/AIDS had higher CD4+ T lymphocytes than men at all times of ART treatment ( P<0.05).Conclusions Older women have a higher survival rate than older men after five years of antiviral therapy. Age, BMI, gender, OI and baseline CD4+T lymphocyte count may be important indicators that affect the survival of elderly HIV/AIDS patients. Older women showed better recovery of CD4+ T lymphocytes than older men during the 4-year follow-up period after ART.
人类免疫缺陷病毒 (human immunodeficiency virus, HIV) 感染是一个全球性的公共卫生问题[1]。在全球, 因HIV导致的艾滋病 (acquired immune deficiency syndrome, AIDS) 随着抗病毒治疗 (antiretroviral therapy, ART) 的不断扩大, HIV/AIDS患者的死亡率持续下降, 加上老年人感染艾滋病风险的增加, 全球艾滋病的流行出现“ 老龄化” 现象[2, 3]。老年人身体机能下降, 机会性感染的发生率较高、疾病进展快, 对老年HIV/AIDS患者的治疗相关性研究不足, 以及老年人感染 HIV 的风险经常被忽略, 因此很多病例在被发现时已处于艾滋病期[4]。而对HIV感染的早期治疗可以减缓病毒复制、减少储存库的形成、改善患者的免疫功能和减少传播的风险来降低发病率和相关的健康成本。近年来, 越来越多研究发现男性感染HIV后的CD4+T细胞水平比女性低[5], 治疗后女性CD4+T细胞恢复水平更好[6, 7], 而CD4+T细胞计数是艾滋病病情发展和死亡的主要预测因子, 开始治疗时的CD4+T细胞计数越低, 患者死亡风险越大[8]。因此, 本研究通过分析老年HIV/AIDS患者基本资料及临床随访资料, 了解老年HIV/AIDS患者抗病毒治疗后的预后影响因素及CD4恢复情况。
通过国家艾滋病综合防治系统中的抗病毒治疗数据库, 导出2005年1月— 2015年12月在柳州市的艾滋病抗病毒治疗点接受抗病毒治疗且年龄≥ 50岁的HIV/AIDS病例历史卡片, 共3 618例作为受试对象, 其中男性2 550例, 女性1 068例。对所有病例的一般人口统计学特征、基线资料和定期随访资料等进行分析, 包括人口统计学信息、感染的相关信息(可能的感染途径、WHO临床分期和确诊时间等)和抗病毒治疗的相关信息(抗病毒治疗方案、生存状态以及CD4+T细胞计数等)。其中感染途径、机会性感染、抗病毒治疗方案等参照的是2006版和2011版《艾滋病诊疗指南》中的有关标准[9, 10], 世界卫生组织(WHO)临床分期参照的是《国家免费艾滋病抗病毒药物治疗手册》[11, 12]。本研究获得由柳州市人民医院医学伦理委员会审核批准(审核号为KY-2021-298)。
采用回顾性队列研究方法, 研究对象纳入标准:①经柳州市疾病预防控制中心检测确诊HIV抗体阳性并且开始在柳州市的艾滋病抗病毒治疗点接受抗病毒治疗的HIV/AIDS患者; ②年龄≥ 50岁。排除标准:排除未开始抗病毒治疗的HIV/AIDS的患者和初始抗病毒治疗不在柳州市(从外地转入)的HIV/AIDS患者。队列观察开始时间为2005年1月, 对其随访10年, 观察其免疫状况及死亡情况, 队列观察终点为2015年12月。
采用SPSS 23.0和GraphPad 8.0软件进行统计学分析。符合正态分布的计量资料以 (x± s) 表示, 组间比较采用独立样本t检验; 计数资料采用χ 2检验分析; 运用Kaplan-Meier法进行总生存率 (overall survival, OS)分析, 用Cox比例风险模型对患者生存状态的影响因素进行多因素分析。P< 0.05表示差异有统计学意义。
共收集老年HIV/AIDS患者共3 618例, 均来自柳州市的艾滋病抗病毒治疗点。其中男性2 550例 (70.5%) ; 女性1 068例 (29.5%) ; 婚姻状况以已婚或同居为主 (71.5%) ; WHO临床分期以Ⅰ ~Ⅱ 期为主 (50.4%) ; 传播途径以性传播为主 (97.5%); 与男性相比, 女性组患者死亡例数、HIV确诊-ART时间间隔和机会性感染均偏低 (P< 0.01), 见表1。
| 表1 老年HIV/AIDS患者基线情况 Table 1 Baseline description of elderly HIV/AIDS patients |
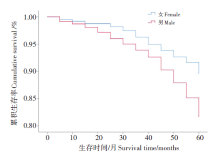
以研究对象的发病时间即“ HIV确诊时间” 为起点, 研究对象每3个月随访1次, 死亡对象以死亡时间作为观察截止时间; 失访对象以失访时间作为观察截尾时间, 其余对象均以5年随访时间作为观察结尾时间。出现研究结局事件共332例, 截尾数据共3 286例, 其中男性出现结局事件272例, 截尾数据2 278例。在随访抗病毒治疗期间, 截止观察终点5年女性累计生存率为0.82, 男性累计生存率为0.66。男性患者开始治疗20个月到60个月的累计生存率从0.96下降到0.66, 女性患者从0.98下降到0.82, 见 表2。老年HIV/AIDS患者接受抗病毒治疗后的 Kaplan-Meier 生存曲线见图1。
| 表2 不同性别老年HIV/AIDS患者接受抗病毒治疗后的生存情况 Table 2 Survival of elderly HIV/AIDS patients of different genders after antiretroviral therapy |
首先对人口学特征、感染途径、体重指数、WHO分期等临床资料进行单因素分析, 然后用Cox回归模型将单因素分析有统计意义的变量进行多因素分析显示, 年龄(OR=1.909, 95%CI:1.479~2.464, P< 0.001)、BMI(OR=0.744, 95%CI:0.574~0.965, P=0.026)、性别(OR=0.692, 95%CI:0.503~0.952, P=0.023)、除结核病外的机会性感染数目(OR=1.223, 95%CI:1.028~1.454, P=0.023) 和基线CD4+T细胞计数 (OR=0.563, 95%CI:0.429~0.739, P< 0.001)是影响柳州市老年HIV/AIDS患者生存率的影响因素, 见表3。
| 表3 影响老年HIV/AIDS患者预后的多因素Cox回归分析结果 Table 3 Results of multivariate Cox regression analysis affecting the prognosis of elderly HIV/AIDS patients |
1 730例老年男性、642例老年女性基线CD4+T淋巴细胞检测记录并进行为期4年的随访, 依据研究对象基线T细胞检测值, 以200和350个/mm3为界线, 将CD4+T淋巴细胞分为3组, 发现CD4+T 淋巴细胞计数均值均随治疗时间的增加而增加, 且不同性别老年变化趋势大致相同, 见表4。且当基线CD4+T 淋巴细胞计数小于200个/mm3时, 女性老年HIV/AIDS患者CD4+T细胞在ART治疗的各时间段均高于男性(P< 0.05)。
| 表4 老年HIV/AIDS患者ART 48个月内不同时间的CD4+T细胞计数 Table 4 CD4+T cell counts in elderly HIV/AIDS patients at different times within 48 months of ART |
AIDS患者主要表现为CD4+T细胞受损的细胞免疫缺陷性疾病, CD4+T细胞计数反映HIV/AIDS患者机体免疫系统功能状况、损害程度、传染性强弱和病程进展情况, 确定疾病分期和临床并发症[13], 并为评价抗病毒治疗效果和判定患者免疫重建提供科学依据[14]。本研究显示, 当CD4+T细胞计数< 350个/mm3时, 老年HIV/AIDS患者在ART后不同时间点与基线CD4+T细胞水平相比均有不同程度的增长, 且女性老年HIV/AIDS患者CD4+T细胞在ART治疗的各时间段均高于男性; 与老年女性患者相比, 老年男性患者确诊时CD4+T细胞计数低, 确诊时间较晚, 大量老年男性患者确诊时已进入艾滋病期。本研究发现, 不同性别的老年患者在接受ART后, 男性患者的累计生存率均低于女性, 主要原因可能在于男性患者开始治疗的时间较晚, 开始治疗时病情较重, 治疗依从性较差, 还有生理因素例如免疫应答的男女差异等[15, 16]。
ART后不利于患者免疫学应答的因素有年龄增大、基线CD4+T细胞水平低、异常的免疫激活以及病毒在淋巴组织持续复制等[17]。本研究多因素Cox回归分析显示, 男性发生死亡危险是女性的1.45倍, 原因可能是柳州市男性患病发现时间较晚。因此要扩大对50岁及以上男性的HIV筛查, 尽早发现早期感染的患者, 有助于延长患者的寿命与生存质量。但是, 有关研究也说明性别并不是影响死亡的危险因素[18]; 在自然背景下, 男性的死亡率本身就高于女性[19], 因此性别差异不一定与抗病毒治疗有关。年龄是50岁以上艾滋病患者接受抗病毒治疗后死亡的危险因素[20, 21], 这与本研究结果一致。其中部分原因是随着年龄的增加, 自身免疫力低、合并疾病多、服药意愿低。患者治疗前的身体状况也与其预后密切相关, 本研究发现BMI< 18.5 kg/m2是影响柳州市老年HIV/AIDS患者生存率的危险因素之一, 这与凉山州研究结果一致[22]。基线CD4+T细胞可能也会影响患者生存, 研究显示当患者CD4+T细胞数量< 250个/mm3时开始接受治疗, 寿命只可达到59岁; 而当数量> 350 个/mm3就开始接受治疗者, 寿命可达到70岁[23]。因此建议HIV/AIDS患者尽早接受抗病毒治疗。艾滋病并发机会性感染是导致患者死亡的主要原因, 在多因素分析中, 机会性感染数目是影响老年HIV/AIDS患者临床预后的独立危险因素。
综上所述, 年龄、BMI、性别、除结核病外的机会性感染数目和基线CD4+T细胞计数可能是影响老年HIV/AIDS患者生存预后的重要预测指标。老年HIV/AIDS的抗病毒治疗能够有效地提供患者CD4的恢复达并到一定免疫重建的效果, 且女性患者的CD4恢复效果要好于男性, 但会受到CD4+T细胞计数基数的影响, 且这种影响伴随整个治疗过程。及早发现, 及时治疗对于老年HIV/AIDS具有重要意义。
利益冲突声明 所有作者声明不存在利益冲突
编辑:黄艳
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|
| [20] |
|
| [21] |
|
| [22] |
|
| [23] |
|